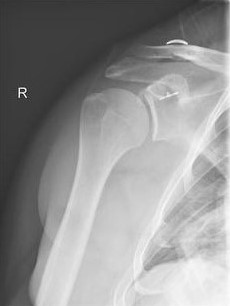
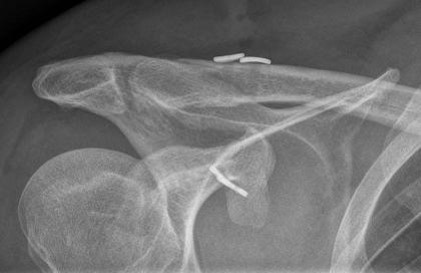
Arthrose des Schultergelenks
Fortgeschrittener Verschleiß, die sogenannte Omarthrose, ist eine häufige Ursache für Gelenkschmerzen in der Schulter. Diese entsteht durch die Abnutzung des Knorpels, der als Schmiermittel zwischen dem Oberarmknochen und der Schultergelenkpfanne dient. Wird dieser natürliche „Stoßdämpfer“ immer weiter abgebaut, können die Knochen aufeinandertreffen und Schmerzen verursachen.
Eine Arthrose entsteht über einen langen Zeitraum und setzt daher schleichend ein. Oftmals treten Schmerzen im Schultergelenk zu Beginn zunächst nach intensiver Belastung auf, beispielsweise nach dem Sport. Im fortgeschrittenen Stadium klagen Betroffene zunehmend auch über Schmerzen bei alltäglichen Bewegungen, Ruheschmerzen sowie nächtliche Schmerzen, die letztlich mit Bewegungseinschränkungen einhergehen.
Ist der Abbauprozess weit fortgeschritten, sodass er selbst mit konservativen Verfahren wie Krankengymnastik und medikamentöser Therapie nicht mehr behandelt werden kann, ist der Einsatz eines künstlichen Schultergelenks ein mögliches Mittel zur Linderung der Schmerzen und Wiederherstellung der Mobilität.
Diagnostik
Um festzustellen, ob eine fortgeschrittene Omarthrose die Ursache für Schulterschmerzen ist und um die Gelenksituation im Vorfeld einer Behandlung einschätzen zu können, werden verschiedene Bildgebende Verfahren zu Rate gezogen. Zur Abbildung der knöchernen Struktur des Schultergelenks ist die Röntgendiagnostik das Mittel der Wahl. Weichteile wie Sehnen und Schleimbeutel werden hingegen mittels eines Ultraschallgerätes beziehungsweiser eines MRT sichtbar.
Behandlung
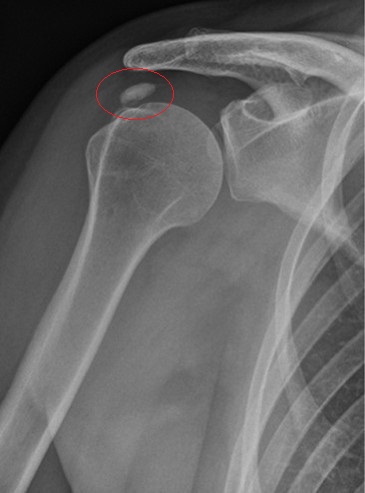 Haben die radiologischen Untersuchungen eine Arthrose des Schultergelenkes ergeben, wird diese zunächst mit konservativen Mitteln und gelenkerhaltenden Maßnahmen therapiert. Hierzu zählen unter anderem die minimal-invasive Arthroskopie, also die Gelenkspülung und Knorpelglättung, und die Knorpelzelltransplantation bei Verletzungen des Knorpels.
Haben die radiologischen Untersuchungen eine Arthrose des Schultergelenkes ergeben, wird diese zunächst mit konservativen Mitteln und gelenkerhaltenden Maßnahmen therapiert. Hierzu zählen unter anderem die minimal-invasive Arthroskopie, also die Gelenkspülung und Knorpelglättung, und die Knorpelzelltransplantation bei Verletzungen des Knorpels.
Ist der Verschleiß des Gelenks weit fortgeschritten, ist das Einsetzen eines künstlichen Gelenks, einer sogenannten Endoprothese, erforderlich, um die Beweglichkeit wiederherzustellen und Schmerzen zu lindern. Weitere Gründe für den Einsatz einer Endoprothese sind komplexe Brüche des Oberarmknochens oder der Gelenkpfanne, komplexe Sehnenverletzungen (Rotatorenmanschettenrupturen) sowie unfallbedingte, rheumatisch und tumorbedingte Gelenkschäden. Je nach individuellem Krankheitsbild werden verschiedene Prothesenarten verwendet. Diese sind aus besonders gut verträglichen Materialien wie zum Beispiel Titan gefertigt und zeichnen sich durch eine lange Haltbarkeit aus. Patienten profitieren außerdem von einem verkürzten Genesungsprozess, da Kunstgelenke im Cellitinnen-Krankenhaus Maria-Hilf besonders schonend eingesetzt werden. Hierfür werden minimal-invasive Operationsverfahren genutzt, bei denen Muskeln und Sehnen nicht durchtrennt, sondern lediglich beiseitegeschoben werden. Folgende Arten des Schultergelenkersatzes bietet die Orthopädie des MHK so an:
Hemiprothese
Ist nur der Oberarmkopf beschädigt, die Gelenkpfanne jedoch intakt, kann der betroffene Knochen überkront werden. Dabei wird die Oberfläche des natürlichen Knochens exakt nachgebildet und auf dem Knochen angebracht. Die Fixierung erfolgt entweder mit speziellem Knochenzement oder wird genau passend an der betroffenen Stelle durch Andrücken fixiert. Das darunter liegende gesunde Knochengewebe wächst im Heilungsverlauf in den teilweisen Gelenkersatz ein, sodass dieser festwächst.
Besonders für junge Patienten mit intaktem Knochenstoffwechsel ist diese Methode des Gelenkersatzes geeignet, da dabei kaum vorhandene Knochenteile abgetragen werden müssen, was stets das Ziel der Verbesserung der Gelenksituation ist.
Alternativ dazu lässt sich der Oberarmkopf gänzlich nachbilden und mittels eines Schaftstils im Oberarmknochen fixieren. Die Wahl der für den Patienten am besten geeigneten Prothese orientiert sich an verschiedenen Faktoren, unter anderem die individuelle Anatomie des zu behandelnden Gelenks und der Qualität der Knochen.
Totalendoprothese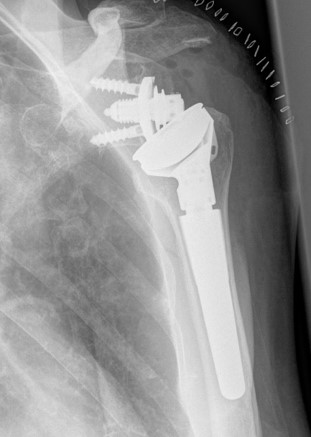
Ist die Arthrose sowohl am Oberarmkopf als auch an der Gelenkpfanne fortgeschritten, empfiehlt es sich, eine Totalendoprothese (TEP) einzusetzen. Dabei werden beide Gelenkpartner künstlich nachgebildet, um den natürlichen Bewegungsmechanismus wiederherzustellen. Die Basis dafür ist eine hohe Passgenauigkeit der Prothese. Diese wird, wie auch bei der Teilendoprothese, durch eine exakte Planung und individuelle Anpassung des Gelenkersatzes entsprechend der patienteneigenen Anatomie gewährleistet.
Inverse Schulterendoprothese
Eine inverse Schulterendoprothese kommt zum Einsatz, wenn neben der Arthrose auch komplexe Weichteilschäden, wie etwa ein Riss der Rotatorenmanschette, vorliegen. Dabei wird die biomechanische Funktionsweise des Schultergelenks umgekehrt. Das heißt, dass der Oberarmkopf durch eine flache Gelenkpfanne ersetzt wird und die ursprüngliche Gelenkpfanne durch einen kugelartigen Gelenkkopf.
Welche Prothesen- und Fixierungsart im Einzelfall zum Einsatz kommen und den gewünschten Erfolg versprechen, entscheidet der behandelnde Orthopäde anhand der individuellen Anatomie des Patienten und möglichen vorliegenden Erkrankungen.
Um zur Qualitätsverbesserung der bundesweit implantierten Endoprothesen beizutragen, nehmen wir am Endoprothesenregister Deutschland (EPRD) teil. Indem wir anonymisierte Informationen zu verwendeten Implantaten, Operationsverfahren und Operateuren übermitteln, helfen wir, eine langfristige Datengrundlage zu implantierten Kunstgelenken aufzubauen. Anhand dieser soll die Qualität der Produkte beurteilt, das Behandlungsergebnis gesichert und die Zahl der Wechseloperation verringert werden.
Nachbehandlung
Für ein bestmögliches Operationsergebnis ist eine gezielte physiotherapeutische Nachbehandlung des operierten Gelenks erforderlich. Je nach Art und Verlauf des Eingriffs erfolgt bereits am ersten Tag nach der Operation eine erste Mobilisierung durch die Physiotherapie des Cellitinnen-Krankenhaus Maria-Hilf. Den Abschluss der Therapie macht eine mehrwöchige Anschlussheilbehandlung in einer Rehabilitationsklinik.